Cosa è la FIBRILLAZIONE ATRIALE NON VALVOLARE?
La fibrillazione atriale è un’alterazione del ritmo cardiaco, che rende il battito molto rapido ed irregolare.
Questa si verifica quando gli atri, ovvero le due cavità del cuore, non sono coordinati nelle pulsazioni e, quindi, per definizione, fibrillano. Ciò comporta che il sangue non viene pompato in maniera efficiente al resto del corpo per cui si può manifestare nel paziente stanchezza, debolezza, incapacità di eseguire la normale attività fisica, affanno, sensazione di “testa vuota” e mancamento, svenimento.
Si definiscono casi di fibrillazione atriale non valvolare quelli in cui il disturbo del ritmo si verifica in assenza di un restringimento della valvola mitrale del cuore, o di una protesi valvolare cardiaca.
Il 2% nella popolazione è colpita da questa patologia e si stima che tale incidenza possa raddoppiare nei prossimi 50 anni con l’invecchiamento della popolazione, determinando quella che è già stata definita una “nuova epidemia”.
Quali sono i rischi connessi ad una diagnosi di Fibrillazione atriale non valvolare?
La fibrillazione atriale di per sé non è una patologia letale, ma le complicanze che ne sono correlate contribuiscono a raddoppiare la mortalità nei pazienti. Con essa, infatti, aumenta di circa 5-6 volte il rischio di incorrere in un evento cardioembolico (ICTUS), rispetto ad un paziente che non ne soffre.
Come viene gestito un “paziente fibrillante”?
La gestione clinica del paziente con fibrillazione atriale non valvolare mira principalmente a due obiettivi:
ridurre i sintomi – ripristinando il normale ritmo cardiaco – e prevenire gli eventi ischemici.
Per contrastare l’insorgenza di ictus la terapia indicata, ad oggi, prevede l’utilizzo dei Nuovi Anticoagulanti Orali (NAO).
L’uso di questo trattamento farmacologico ha, tuttavia, delle limitazioni, essendo prevalentemente rivolto a pazienti anziani che, di norma, presentano più patologie contemporaneamente con conseguente assunzione di differenti farmaci e relativo aumento di interazioni tra di essi e rischi di effetti collaterali.
Ciò implica un’alta incidenza di interruzione della terapia (circa il 70% dopo 6 anni), creando non pochi problemi, oltre ad un’esposizione maggiore al rischio di ictus.
Sebbene, infatti, l’avvento dei nuovi anticoagulanti orali abbia portato dei miglioramenti, rispetto al precedente Warfarin, questi non sono riusciti a superare i problemi di sanguinamento, che vediamo addirittura aumentare.
Tutti i pazienti possono assumere farmaci anticoagulanti?
Ci sono alcuni pazienti che non possono ricevere il dosaggio ottimale di questi farmaci per la prevenzione dell’ictus, ma una dose ridotta, altri che sono del tutto controindicati a qualsiasi terapia anticoagulante orale.
In particolare, il loro utilizzo non è estendibile ad alcune categorie di pazienti con fibrillazione atriale non valvolare, come ad esempio:
– pazienti nefropatici, con scarsa funzionalità renale o dializzati, per i quali è controindicato il dosaggio ottimale o del tutto controindicata la terapia anticoagulante orale a lungo termine.
– pazienti con compromissione epatica severa per cui è controindicata la terapia anticoagulante orale a lungo termine.
– pazienti che assumono gli inibitori dell’HIV (ritonavir) che sono controindicati assoluti all’utilizzo di tutti i Nao.
– pazienti oncologici per i quali è controindicato il dosaggio ottimale a causa dell’elevato rischio emorragico
Altri limiti alla terapia anticoagulante orale:
– Predisposizione emorragica cerebrovascolare o in altri distretti;
– Sanguinamento attivo del tratto gastrointestinale, genito-urinario o respiratorio;
– Ipertensione scarsamente controllata;
– Demenza, alcolismo, malattie psichiatriche (ad es. schizofrenia) sia per la scarsa adesione da parte del paziente alla terapia sia per l’eventuale aumento del rischio di sanguinamento dovuto all’utilizzo concomitante degli inibitori della ricaptazione della seratonina e dell’anticoagulante orale;
– Scarsa adesione alla terapia per negligenza o dimenticanza;
– Difficile mantenimento dell’INR (International Normalized Rati) – parametro utilizzato per monitorare periodicamente i pazienti in terapia con anticoagulanti orali;
– Fibrillazione atriale più impianto precedente di stent coronarico a rilascio di farmaco, con doppia terapia antiaggregante in atto;
– Neoplasie attive o pregresse.
Vi è dunque, una cospicua fetta di popolazione con fibrillazione atriale non valvolare, che necessita di una strategia alternativa per ridurre il rischio di ictus. L’utilizzo degli antiaggreganti non è quella più indicata.
Esiste un’alternativa alla terapia anticoagulante orale?
L’alternativa consiste nell’esclusione dell’auricola sinistra.
L’auricola sinistra è una sorta di “sacca” nell’atrio sinistro del cuore, che si genera in fase fetale e svolge la funzione di atrio sinistro per il feto. Nell’adulto è grande all’incirca come un pollice e normalmente non crea alcun problema. Ma ciò non vale per le persone che soffrono di fibrillazione atriale, in cui può diventare una sorta di “contenitore” entro cui il sangue non scorre in maniera regolare (a causa del disturbo del ritmo cardiaco) e tende a creare coaguli.
Sono proprio questi coaguli che possono diventare un pericolo per il cervello, poiché attraverso il flusso sanguigno possono raggiungerlo causando l’insorgenza di ictus.
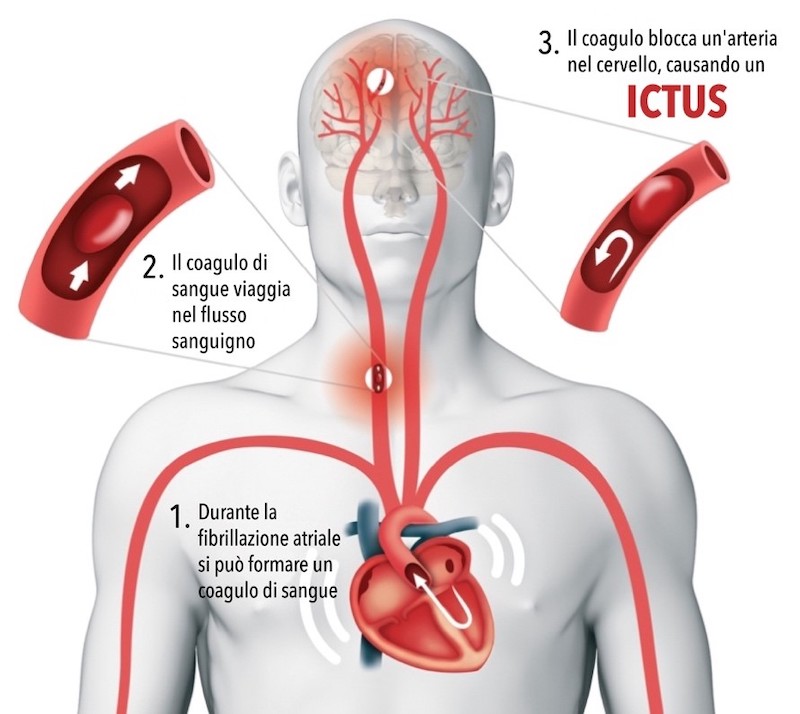
Infatti, nei pazienti fibrillanti, più del 90% degli ictus è causato da trombi formatisi nell’auricola sinistra.
Da questo consegue che la chiusura dell’auricola è la più valida alternativa alla tradizionale terapia farmacologica anticoagulante per tutti quei pazienti che non possono assumerla.
L’esclusione dell’auricola sinistra può essere effettuata:
– tramite legatura chirurgica (ma solo se il paziente sta subendo già un’operazione cardiochirurgica)
– tramite la chiusura percutanea transcatetere
Tra le due l’ultima risulta essere di fatto la procedura più sicura e meno invasiva.
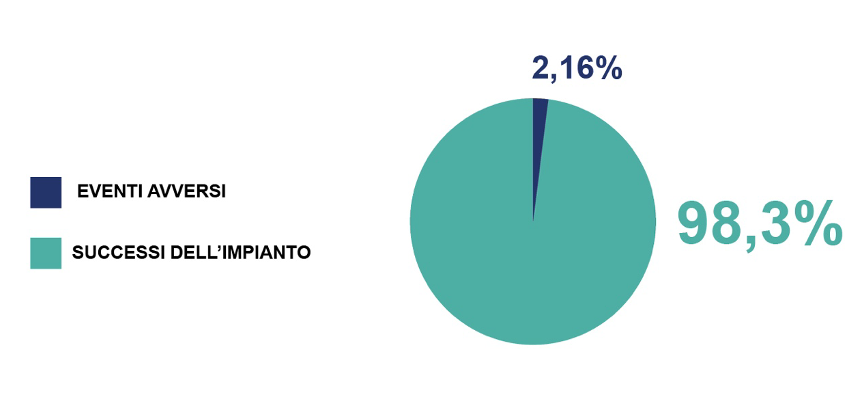
Lo dimostrano molteplici evidenze scientifiche: basti pensare che tra il 2016 e il 2018 l’American College of Cardiology ha arruolato più di 38.000 pazienti al fine di sviluppare il registro nazionale sull’occlusione dell’appendice atriale sinistra, il NCDR Left Atrial Appendage Occlusion (LAAO) Registry, che risulta essere, ad oggi, il registro più vasto al mondo per dati procedurali riguardanti l’occlusione dell’auricola sinistra in una popolazione di pazienti ad alto rischio.
Come si esegue l’intervento di occlusione percutanea dell’auricola sinistra?
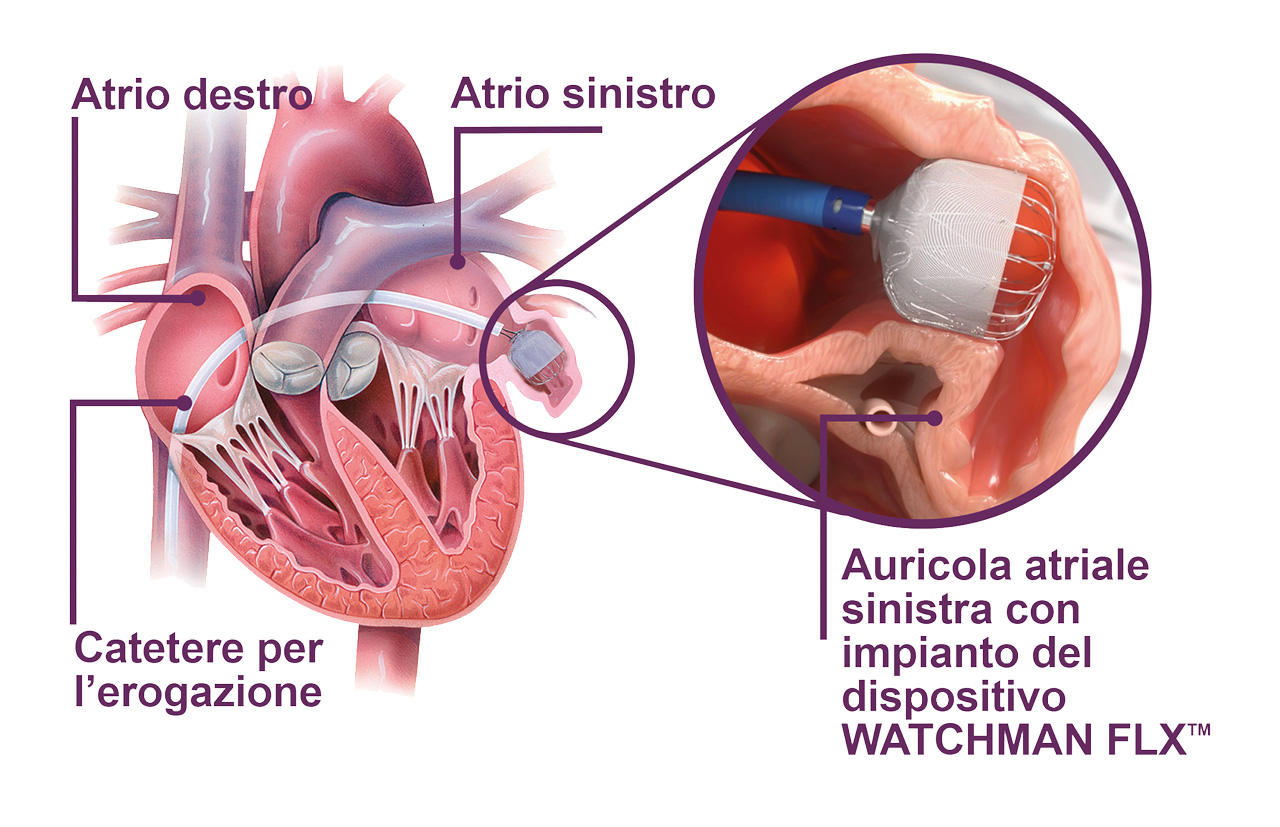
La procedura viene seguita in sedazione o, talvolta, in anestesia generale ed ha una durata all’incirca di 30 minuti. Il cardiologo interventista, introducendo un catetere in vena femorale all’altezza dell’inguine, navigherà all’interno del sistema venoso fino ad arrivare nella cavità superiore del cuore, l’atrio destro.
Successivamente si effettuerà il passaggio in atrio sinistro, creando un foro nella membrana che divide i due atri.
Una volta in atrio sinistro con il catetere si arriverà all’interno di questa, tanto piccola quanto pericolosa, cavità: l’auricola sinistra.
Si andrà a rilevare la sua esatta dimensione, dato che permetterà la valutazione della corretta misura del dispositivo da utilizzare. Si procederà, quindi, con il caricamento dell’occlusore scelto all’interno del catetere e al suo successivo rilascio in auricola, chiudendola completamente. In tal modo non vi sarà più flusso sanguigno all’interno della cavità.
Per navigare in sicurezza all’interno del cuore gli operatori si avvalgono, inoltre, dell’ausilio di immagini eco cardiografiche e angiografiche di ultima generazione.
Questa procedura, oltre che minimamente invasiva, è anche molto veloce e consente di eliminare, a volte già dal giorno successivo all’intervento, il problema della “pillola quotidiana a rischio sanguinamento”.
La casistica finora riscontrata dimostra un miglioramento della qualità di vita del paziente, similare a quella antecedente la diagnosi di fibrillazione atriale.
Parlare di questa alternativa terapeutica con il proprio cardiologo di fiducia può rappresentare l’opportunità per risolvere in modo efficace e definitivo complicanze indesiderate.
Vuoi rimanere sempre aggiornato su nuovi contenuti come questi?
Iscriviti alla nostra Newsletter
Compila il modulo e riceverai in maniera completamente gratuita materiale di alto profilo formativo, quali gli ultimi aggiornamenti sulle evidenze scientifiche, studi clinici e informazioni su procedure altamente specialistiche relative all’ambito cardiologico.



Comments are closed.