Fibrillazione atriale nel paziente con insufficienza renale cronica avanzata e terminale:
Dalla terapia anticoagulante orale all’occlusione dell’auricola sinistra.
Granata A, Sturiale A, Puliatti D, Seminara G.
U.O.C. Nefrologia e Dialisi, A.O. per l’Emergenza “CANNIZZARO” Catania
La fibrillazione atriale non valvolare (NVAF) è l’aritmia più frequente nella popolazione mondiale[1] e la sua prevalenza aumenta all’aumentare dell’età.
La prevalenza e l’incidenza di NVAF sono particolarmente elevate nei pazienti con insufficienza renale cronica (CKD)[2], e la più importante complicanza associata alla AF, sia nella popolazione generale che in quella con CKD, è lo stroke tromboembolico.
Nel 90% dei casi, infatti, questi pazienti hanno un CHA2DS2-VASc ≥2 e nel 40% un HAS-BLED ≥3 che comporta, secondo le linee guida 2020, la necessità di una terapia anticoagulante orale (OAC) al fine di prevenire tale rischio trombo embolico[3].
Tuttavia la CKD non è solo un importante fattore di rischio di ictus, ma insieme all’insufficienza renale cronica terminale (ESRD), costituisce anche un predittore indipendente di aumento del rischio di sanguinamento maggiore nei pazienti con AF. Pertanto, nei pazienti con CKD è necessario un monitoraggio regolare della funzione renale per la somministrazione di OAC. Quando l’eGFR è <30 ml / min / m2, il dosaggio di NOAC dovrebbe essere ridotto o interrotto [4]. Da ciò si evince che nella pratica clinica è difficile determinare i dosaggi appropriati di NOAC per i pazienti con CKD e di conseguenza la terapia anticoagulante orale a lungo termine per i pazienti con fibrillazione atriale potrebbe non essere la scelta ideale, in quanto questo tipo di pazienti necessitano di una strategia alternativa per ridurre il rischio di ictus/sanguinamento che, come da linee guida ESC 2016, non prevede l’utilizzo di antiaggreganti.
L’alternativa esiste ed è la chiusura percutanea trans-catetere dell’auricola sinistra (LAAC).
Nei pazienti con NVAF più del 90% dei coaguli di sangue si forma all’interno dell’appendice atriale sinistra, in quanto, l’FA causa la stasi ematica all’interno della cavità dell’auricola, ambiente ideale per la generazione di coaguli o trombi, che attraverso il flusso sanguigno possono raggiungere il cervello causando l’ictus.
L’importanza dell’auricola sinistra nell’insorgenza di tale evento è ormai nota da tempo. Infatti, la prevenzione di eventi tromboembolici tramite esclusione dell’auricola sinistra fu proposta già negli anni ‘40 come profilassi del tromboembolismo nei pazienti con patologia valvolare mitralica.
Il dispositivo per la chiusura della Left Atrial Appendage (LAA) più studiato al mondo, è il WATCHMAN™, con più di 7.200 pazienti arruolati in studi prospettici e più 6.000 anni-paziente di follow-up. Inoltre, è l’unico dispositivo per la chiusura della LAA con dati clinici a lungo termine la cui efficacia, sicurezza e benefici per i pazienti sono stati dimostrati in studi clinici multicentrici, prospettici e randomizzati.
Il trial PROTECT AF ha dimostrato una riduzione sovrapponibile del rischio di ictus e riduzioni statisticamente superiori dell’ictus emorragico, ictus invalidante e morte cardiovascolare rispetto a warfarin nello studio di follow-up a lungo termine, mentre nello studio prospettico di registro ASAP è stata dimostrata l’efficacia nei pazienti controindicati per gli anticoagulanti orali con una riduzione del 77% del rischio di ictus. Da menzionare è l’EWOLUTION, il registro europeo real life con più di 1.000 pazienti arruolati, che ha dimostrato una percentuale di rischio peri-procedurale pari al 2,8% (la percentuale di rischio peri-procedurale più bassa registrata in tutti gli studi su WATCHMAN™) e un successo d’impianto pari al 98,5%. Inoltre, nell’analisi ad un anno di follow-up, che ha dimostrato una riduzione dell’84% nel tasso di ictus ischemico se paragonato a quello atteso nella popolazione di confronto con l’assenza di terapia e una riduzione del 48% negli eventi di sanguinamento maggiori se paragonato alla popolazione di confronto con terapia warfarin.
Per quanto riguarda, nello specifico, le evidenze scientifiche sul trattamento sicuro ed efficace di un paziente nefropatico si può fare riferimento allo studio[5], dove sono stati forniti dati real life riguardanti LAAC in 300 pazienti con NVAF, inclusi 151 pazienti con CKD e 149 pazienti senza CKD in unico centro, che evidenzia la chiusura dell’auricola sinistra con il dispositivo Watchman, come metodo non farmacologico, e come valida alternativa per i pazienti NVAF con CKD che hanno un alto rischio di ictus e di sanguinamento maggiore. Infatti, secondo la stima di Kaplan-Meier[6], rispetto ai valori attesi basati sul punteggio CHA2DS2-VASc, il tasso annuale osservato di eventi tromboembolici, inclusi ictus, TIA e altri eventi tromboembolici sistemici, è diminuito notevolmente nel gruppo CKD rispetto al gruppo non CKD. Ancora più sorprendenti sono stati i risultati ottenuti sulla riduzione del tasso di sanguinamento annuale osservato nel gruppo CKD e non CKD. Secondo questi risultati la CKD non ha ridotto l’efficacia e la sicurezza del LAAC, piuttosto i pazienti con CKD possono trarre maggior beneficio dal LAAC nella prevenzione della trombosi e nella riduzione del sanguinamento rispetto al rischio atteso.
La gestione terapeutica per la prevenzione tromboembolica si complica per i pazienti con malattia renale allo stadio terminale (ESRD) dove la malattia cardiovascolare è uno dei principali fattori di morbilità e mortalità. La fibrillazione atriale (FA) e l’ESRD hanno molti fattori di rischio condivisi tra cui età, ipertensione, diabete mellito e malattie vascolari. In quanto tale, la popolazione ESRD sembra avere una particolare predisposizione allo sviluppo di FA. I dati osservazionali indicano che la prevalenza di FA può raggiungere il 25% nei pazienti con ESRD[7].
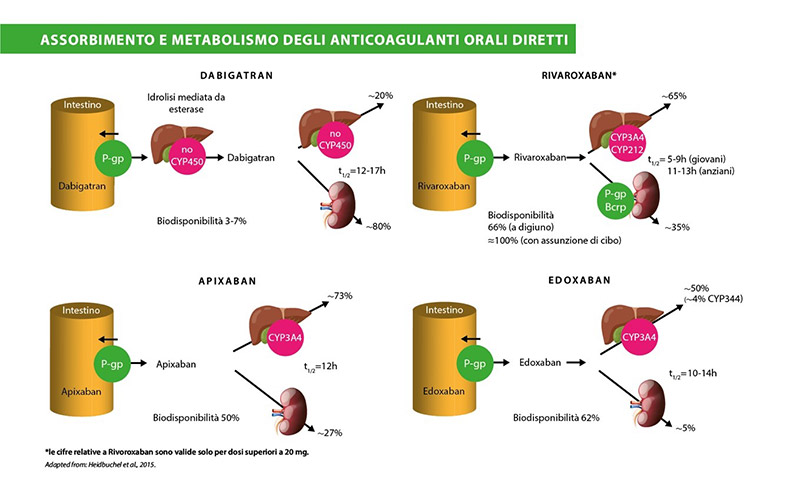
Come è stato precedentemente affermato, inoltre, i pazienti con ESRD hanno spesso un elevato rischio emorragico e pertanto l’anticoagulazione sistemica potrebbe non essere l’approccio ideale per la prevenzione dell’ictus indipendentemente dall’agente utilizzato, specialmente in quelli con una storia di sanguinamento maggiore.
I pazienti con CKD avanzata o terminale sono stati esclusi dai trials che hanno evidenziato l’efficacia dei diversi farmaci antitrombotici nei pazienti con AF, per cui mancano evidenze dell’efficacia dell’OAC in questa popolazione ed è improbabile che il rapporto rischio/beneficio con anticoagulanti sistemici in questa popolazione di pazienti rispecchi quello della popolazione generale con FA. In virtù di ciò questo dato deve essere attentamente tenuto in considerazione quando si formula un approccio per la prevenzione del rischio tromboembolico.
Una meta-analisi di 15 studi osservazionali[8] ha riportato i risultati di 47.480 pazienti con FA e ESRD suggerendo che il Warfarin potrebbe non essere efficace per la prevenzione dell’ictus ischemico nei pazienti con fibrillazione atriale e ESRD ed invece potrebbe causare danni sostanziali. Risultati simili sono stati recentemente riportati in una meta-analisi di rete di studi osservazionali che NON hanno trovato evidenza di una riduzione degli eventi tromboembolici con Warfarin o con gli anticoagulanti orali diretti Apixaban, Rivaroxaban o Dabigatran in pazienti con FA e ESRD.
Sebbene tra questi Apixaban, grazie alla sua ridotta eliminazione a livello renale, potrebbe sembrare il farmaco più adatto per il trattamento di questi pazienti, dati finora raccolti non forniscono alcuna prova che sia efficace. Tale inefficacia potrebbe essere ricondotta ad un uso del dosaggio di 2,5 mg due volte al giorno, piuttosto che dal dosaggio consigliato di 5 mg due volte al giorno. Ma tale dosaggio risulta essere “obbligato” dalla compromessa funzione renale.
La mancanza di orientamenti univoci circa la prevenzione dell’ictus per i pazienti con FA e ESRD evidenzia l’urgente necessità di ulteriori ricerche per il trattamento di questa, numericamente significativa, parte di popolazione.
Lo studio RENAL AF[9] che si era posto l’obiettivo di confrontare l’efficacia e la sicurezza di Apixaban paragonandolo a Warfarin ha portato a risultati deludenti, motivo per cui lo studio si è concluso prematuramente, inoltre dai primi risultati emersi da questo studio non erano stati riscontrati tassi inferiori di sanguinamento a seguito dell’utilizzo di Apixaban rispetto a Warfarin.
Da quanto finora detto consegue che in questo caso un approccio non farmacologico, come la chiusura dell’auricola sinistra, per la profilassi dell’ictus diventa estremamente consigliato in questa popolazione.
Evidenze scientifiche[10] attestano che l’occlusione della LAA non solo è fattibile e sicura nei pazienti ESRD e che, a lungo termine, è anche associata a una riduzione degli eventi tromboembolici rispetto ai pazienti non trattati e degli eventi emorragici rispetto ai pazienti che assumono OAC.
In conclusione, è possibile affermare che gli ultimi studi condotti sono orientati verso la chiusura dell’auricola sinistra come opzione non farmacologica per la protezione tromboembolica nei pazienti in dialisi con FA e ad alto rischio di sanguinamento.
_________________
[1] L’1-2% della popolazione mondiale, circa 33 milioni di persone, sviluppa la fibrillazione atriale (FA), un disturbo del ritmo cardiaco frequente che aumenta di cinque volte la probabilità annua di incorrere in un evento ischemico
[2] https://academic.oup.com/ndt/article/27/10/3816/1830676
[3] https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7796391/
[4] Iseki K., Kinjo K., Kimura Y., Osawa A., Fukiyama K. Evidence for High Risk of Cerebral Hemorrhage in Chronic Dialysis Patients. Rene Int. 1993; 44: 1086–1090. doi: 10.1038 / ki.1993.352
[5] Xue X, Jiang L, Duenninger E, Muenzel M, Guan S, Fazakas A, Cheng F, Illnitzky J, Keil T, Yu J (2018) Impact of chronic kidney disease on Watchman implantation: experience with 300 consecutive left atrial appendage closures at a single center. Heart Vessels 33(9):1068–1075.
[6] Lo stimatore di Kaplan-Meier, noto anche come stimatore del prodotto limite, è uno stimatore che si usa per stimare la funzione di sopravvivenza di dati relativi alla durata di vita
[7] Genovesi S., Pogliani D., Faini A., Valsecchi MG, Riva A., Stefani F., Acquistapace I., Stella A., Bonforte G., DeVecchi A., et al. Prevalenza della fibrillazione atriale e fattori associati in una popolazione di pazienti in emodialisi a lungo termine. Am. J. Kidney Dis. 2005; 46 : 897–902. doi: 10.1053 / j.ajkd.2005.07.044
[8 https://pubmed.ncbi.nlm.nih.gov/23322135/
[9] https://www.acc.org/latest-in-cardiology/clinical-trials/2019/11/15/17/29/renal-af



Comments are closed.